坐骨神経痛の原因と症状|治し方・ストレッチ・受診目安まで解説
2026/03/30
坐骨神経痛とは?
坐骨神経痛の正しい定義
坐骨神経痛とは、病名ではなく、お尻から足元にかけて生じる「痛み」や「しびれ」といった症状の総称です。頭痛や腹痛と同じように、何らかの原因によって坐骨神経が圧迫されたり刺激されたりすることで引き起こされます。症状の現れ方は人それぞれで、お尻の一部だけが痛むこともあれば、太ももの裏から足の指先まで広範囲に強いしびれを感じることもあります。特に、長時間歩き続けたり、座りっぱなしの姿勢をとったりすると症状が悪化しやすいのが特徴です。
坐骨神経の構造と役割
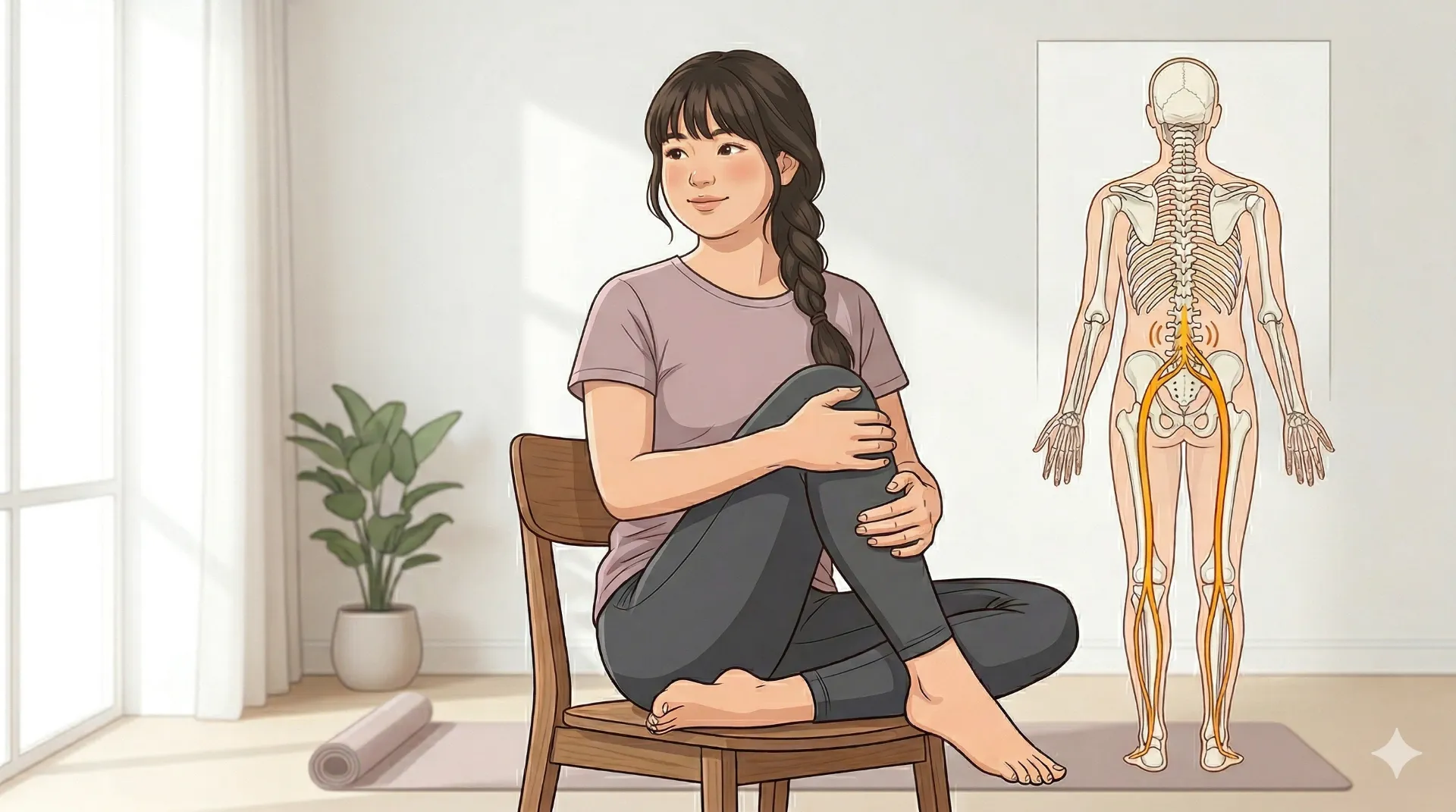
坐骨神経は、人間の体の中で最も太く長い末梢神経です。腰のあたりから始まり、お尻の筋肉(梨状筋など)を抜け、太ももの裏を通ってふくらはぎ、足の裏にまで伸びています。一番太い部分ではボールペンほどの太さがあります。
この神経は、脳からの「足を動かせ」という運動指令を筋肉に伝えたり、足の皮膚が感じた「熱い」「痛い」といった感覚を脳に伝えたりする重要な役割を担っています。そのため、この神経がダメージを受けると、歩行などの日常動作に大きな支障が出ることになります。
坐骨神経痛と関連が深い身体の部位
坐骨神経痛は、神経の通り道である腰椎(腰の骨)、骨盤、お尻の筋肉、太ももの裏側、ふくらはぎと強く関連しています。
腰の骨に異常があれば神経の根本が圧迫され、お尻の筋肉が硬く緊張していれば途中で神経が締め付けられます。このように、神経の通り道のどこか一箇所でも異常や過剰なストレスがかかると、坐骨神経痛の症状が現れます。裏を返せば、痛みを和らげるためには、腰やお尻、太ももといった関連部位の緊張をストレッチなどでほぐすことが非常に有効となります。
坐骨神経痛を引き起こす原因と主なリスク要因
坐骨神経痛の主な原因となる椎間板ヘルニア
若い世代(20代〜40代)の坐骨神経痛の主な原因となるのが「腰椎椎間板ヘルニア」です。
背骨の骨と骨の間には、クッションの役割を果たす「椎間板」という軟骨があります。重いものを持ち上げたり、前かがみの姿勢を続けたりすることで、この椎間板の中身(髄核)が外に飛び出し、後ろを通っている坐骨神経の根本を圧迫してしまいます。これにより、お尻から脚にかけて激しい痛みやしびれが生じます。
加齢や姿勢不良が坐骨神経痛に及ぼす影響
中高年以降になると、加齢による骨や関節の変形、筋力の低下が坐骨神経痛を引き起こしやすくなります。
また、年齢を問わず「悪い姿勢」も大きなリスク要因です。猫背や反り腰、足を組むクセなどは、骨盤のゆがみや腰への過度な負担を生み出します。特に現代人に多い長時間のデスクワークやスマホ操作は、お尻の筋肉を持続的に圧迫・緊張させるため、坐骨神経を締め付けて痛みを発症させる引き金となります。
坐骨神経痛を引き起こすその他の疾患や外的要因
高齢者(50代以上)に多い原因として「腰部脊柱管狭窄症(ようぶせきちゅうかんきょうさくしょう)」があります。これは加齢によって背骨の神経の通り道(脊柱管)が狭くなり、神経を圧迫する病気です。
また、お尻の筋肉である梨状筋(りじょうきん)が硬くなり、その下を通る坐骨神経を圧迫する「梨状筋症候群」も原因の一つです。スポーツでの酷使や、尻もちなどの外傷(ケガ)、まれに脊髄の腫瘍などが原因で坐骨神経痛が起こることもあります。
生活習慣に潜む坐骨神経痛の発症リスク
日々の生活習慣も坐骨神経痛の発症リスクを大きく左右します。運動不足は、腰や骨盤を支える腹筋・背筋の低下を招き、腰椎に直接的な負担をかけます。
さらに「肥満」も要注意です。体重が重いと、それだけ腰やお尻にかかる物理的な負荷が増大します。また、冷え性の人は血流が悪くなり、筋肉が硬直しやすいため神経を圧迫しやすくなります。適度な運動と体重管理、そして体を冷やさないことが重要な予防策となります。
坐骨神経痛の具体的な症状と日常生活への影響
坐骨神経痛に特徴的な腰から脚にかけての痛み
坐骨神経痛の代表的な症状は、腰からお尻、太ももの裏、ふくらはぎへと広がる(放散する)痛みです。
痛みの感じ方は「電気が走るような鋭い痛み」「重だるく鈍い痛み」「焼けるようなピリピリとした痛み」など、人によって様々です。常に痛む場合もあれば、椅子から立ち上がる時や、長く歩いた時など特定の動作で痛みが強くなる場合もあります。この痛みが原因で、夜眠れなくなるなど生活の質(QOL)が著しく低下することがあります。
坐骨神経痛に伴うしびれや筋力の低下
痛みに伴って「しびれ」を感じるのも坐骨神経痛の特徴です。正座の後のようなジンジンとしたしびれや、触っても感覚が鈍い(麻痺しているような感覚)症状が足先に出ることがあります。
さらに神経の圧迫が強くなると、運動神経に影響が及び「筋力の低下」が起こります。つま先立ちができなくなる、スリッパが脱げやすくなる、足首に力が入らず階段でつまずきやすくなる、といった症状が現れます。
坐骨神経痛がもたらす歩行や動作への制限
坐骨神経痛が進行すると、日常の基本動作に大きな制限がかかります。
特に「間欠性跛行(かんけつせいはこう)」と呼ばれる症状が出ることがあります。これは、しばらく歩くと足に痛みやしびれが出て歩けなくなり、少し休むと(前かがみになって休むと)再び歩けるようになるという、腰部脊柱管狭窄症に特有の症状です。これにより、長時間の外出や買い物が困難になってしまいます。
坐骨神経痛の症状が悪化している危険なサイン
以下のような症状が現れた場合は、坐骨神経痛が重症化している危険なサインです。
・安静にして横になっていても激しく痛む
・足の感覚が全くない、あるいは足が全く動かせない
・尿が漏れてしまう、あるいは尿が出にくい(排尿障害)
・便意を感じない、便が漏れる(排便障害)
特に排尿・排便障害は「膀胱直腸障害」と呼ばれ、神経が深刻なダメージを受けている証拠であり、緊急手術が必要になるケースがあります。早急に医療機関を受診してください。
坐骨神経痛の治し方と予防方法
坐骨神経痛の急性期に安静にすることの重要性
急に激しい痛みが出た(急性期)の場合は、まずは無理に動かさず、一番楽な姿勢で安静にすることが最優先です。痛みを我慢してマッサージをしたり、無理にストレッチをしたりすると、神経の炎症を悪化させてしまう危険があります。
横になる際は、仰向けで膝の下にクッションを入れるか、痛む側を上にして横向きに寝て膝を軽く曲げると、神経の緊張が緩んで痛みが和らぎやすくなります。数日安静にしても激痛が治まらない場合は、すぐに医療機関を受診しましょう。
坐骨神経痛を和らげるストレッチとエクササイズ
激しい痛みが落ち着き、慢性的な重だるさや軽い痛みになった段階(慢性期)では、ストレッチが非常に有効です。
特にお尻の奥にある「梨状筋」や、太ももの裏側の「ハムストリングス」をゆっくり伸ばすストレッチを行うことで、筋肉の緊張がほぐれ、神経への血流が改善します。また、ウォーキングや水中歩行などの軽い有酸素運動で全身の血行を良くし、腰回りの筋力を維持・強化することも、根本的な改善に繋がります。
坐骨神経痛に対する薬物療法と手術の選択肢
医療機関での一般的な治療は、まず「保存療法」から始まります。非ステロイド性消炎鎮痛薬(NSAIDs)や、神経障害性疼痛の治療薬、血流改善薬などの飲み薬・湿布を処方し、痛みをコントロールします。痛みが強い場合は、神経の周辺に直接局所麻酔薬を注射する「神経ブロック注射」を行うこともあります。
これらの保存療法を数ヶ月続けても改善しない場合や、筋力低下、排尿・排便障害などの重篤な症状がある場合は、原因となっているヘルニアや狭窄部分を取り除く「手術」が検討されます。
坐骨神経痛の再発を予防する生活習慣
坐骨神経痛は、一度良くなっても生活習慣を変えなければ再発を繰り返します。
予防の基本は「腰に負担をかけない正しい姿勢」の維持です。長時間のデスクワークでは、1時間に1回は立ち上がって腰を伸ばす習慣をつけましょう。重いものを持ち上げる時は、腰だけを曲げるのではなく、膝をしっかり曲げて腰を落としてから持ち上げるのが鉄則です。また、入浴などで体を温めて血流を良くし、日頃からストレッチを習慣化することが最大の予防策です。
坐骨神経痛で受診する基準と医療機関の選び方
坐骨神経痛で受診が必要な症状の具体例
ただの腰痛だろうと自己判断して放置するのは危険です。以下の目安に当てはまる場合は、早めに受診しましょう。
・お尻から足にかけての痛みやしびれが1週間以上続く
・痛みが徐々に強くなっている
・足に力が入らない、つまずきやすくなった
・休まないと長く歩けない(間欠性跛行)
・尿や便のコントロールが効かない(直ちに受診が必要)
これらは原因疾患が進行しているサインであり、放置すると後遺症が残るリスクがあります。
坐骨神経痛の治療における整形外科と整骨院の違い
受診先で迷った場合、まずは必ず「整形外科(病院・クリニック)」を受診してください。
整形外科は医師が診察を行い、レントゲンやMRIなどの画像検査を用いて「何が原因で神経が圧迫されているか」を医学的に正確に診断し、薬や注射の処方が可能です。一方、整骨院(接骨院)は柔道整復師という国家資格者が手技(マッサージや電気治療など)で症状の緩和を図る場所であり、画像診断や投薬はできません。まずは整形外科で正確な原因を特定し、医師の許可を得た上で整骨院を併用するのが安全な流れです。
医療機関での坐骨神経痛の診断と治療の流れ
整形外科を受診すると、まずは詳しい問診(いつから、どこが、どんな時に痛むか)が行われます。続いて、足を上げたり反射を調べたりする神経学的検査を行います。
その後、骨の異常を見るためにレントゲン撮影を行い、より詳しく神経や椎間板の状態を見る必要があると判断された場合は、MRI検査を実施します。原因が特定されると、症状の重さに合わせて薬物療法、リハビリテーション(物理療法や運動療法)、神経ブロック注射などの治療計画が立てられます。
坐骨神経痛を早期受診することの重要性
坐骨神経痛の治療において最も大切なのは、「自己流のケアでこじらせる前に、専門医の診断を受けること」です。
原因が「椎間板ヘルニア」なのか「脊柱管狭窄症」なのかによって、やってはいけない姿勢や効果的なストレッチの方法は全く異なります。間違ったセルフケアを続けると、かえって神経のダメージを悪化させてしまいます。早期に受診して正しい原因を知り、適切な治療と生活指導を受けることが、痛みのない快適な日常を取り戻すための最短ルートとなります。
参考文献・出典一覧
【学会・公的機関・専門組織】
日本整形外科学会(JOA)「坐骨神経痛」
https://www.joa.or.jp/public/sick/condition/sciatica.html
日本脊椎脊髄病学会(JSSR)
https://www.jssr.gr.jp/
North American Spine Society(米国脊椎学会:NASS)
https://www.spine.org/
【主要論文・ガイドライン】
日本整形外科学会 / 日本脊椎脊髄病学会 監修. 腰椎椎間板ヘルニア診療ガイドライン(改訂第3版). 南江堂, 2021.
(坐骨神経痛の主な原因となる腰椎椎間板ヘルニアに関する、国内の標準的な診断および保存療法・手術療法のガイドライン)
Jensen RK, et al. Diagnosis and treatment of sciatica. BMJ. 2019;367:l6273.
(坐骨神経痛の診断基準、および薬物療法・運動療法・外科的治療の有効性に関する包括的なクリニカルレビュー)
Lewis R, et al. Comparative clinical effectiveness of management strategies for sciatica: systematic review and network meta-analyses. Spine J. 2015;15(6):1461-77.
(坐骨神経痛に対する運動療法、薬物療法、硬膜外注射、手術など、さまざまな治療・管理アプローチの臨床的有効性を比較したシステマティックレビュー)
本記事は2026年3月時点の最新医学的エビデンスおよび日本整形外科学会(JOA)、日本脊椎脊髄病学会等の公式見解に基づき作成されています。E-E-A-T(経験・専門性・権威性・信頼性)基準に準拠した内容となっています。坐骨神経痛の原因疾患や安全なストレッチのメニューは患者様ごとに異なりますので、自己判断での過度な運動や対処は避け、痛みやしびれが強い場合は必ず整形外科専門医または理学療法士にご相談ください。