その腰痛は坐骨神経痛?見分け方と原因・対処法を解説
2026/04/06
坐骨神経痛とは?
坐骨神経痛の定義と概要
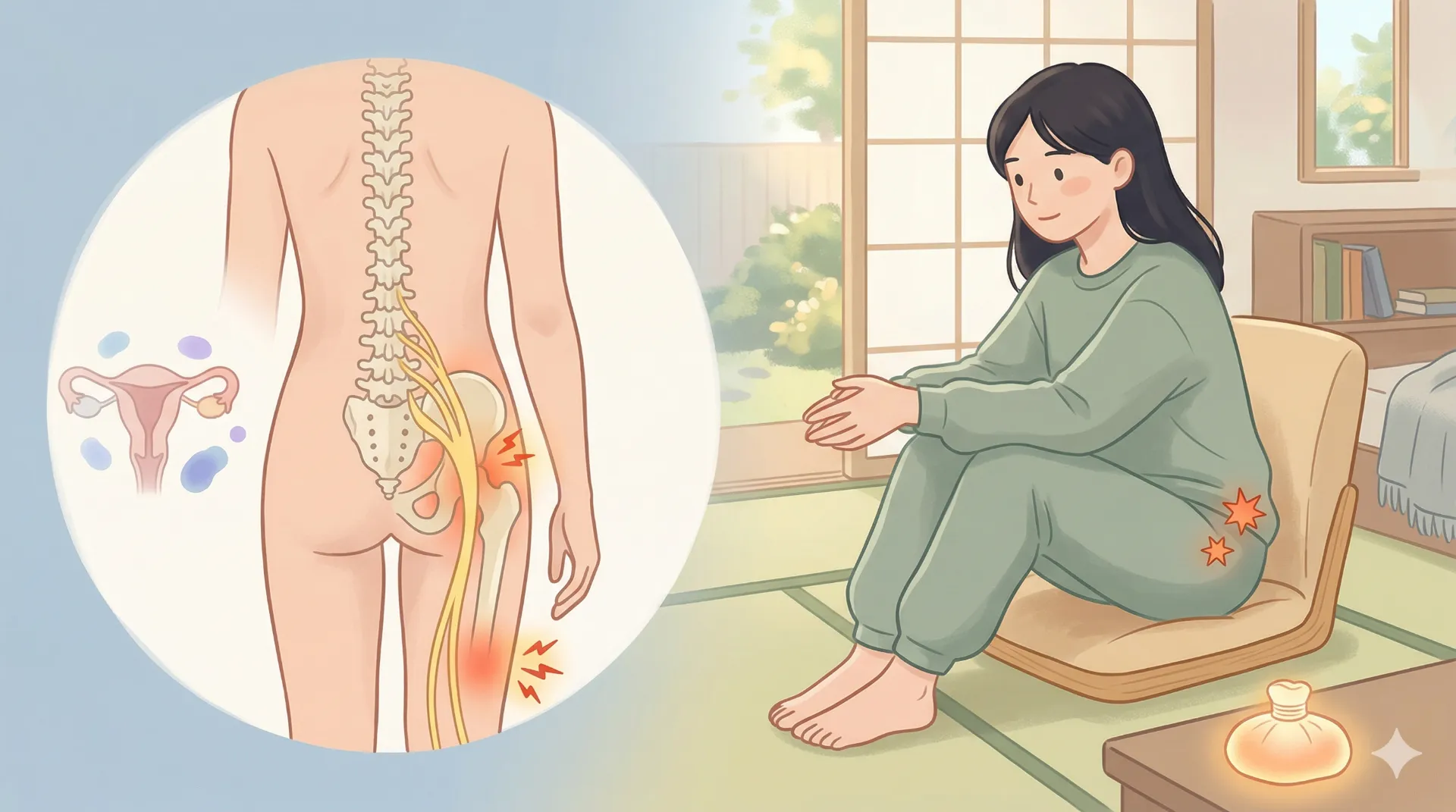
坐骨神経痛とは、病名ではなく、腰から足にかけて伸びる「坐骨神経」が何らかの理由で圧迫・刺激されることで生じる「症状」の総称です。お尻、太ももの裏、ふくらはぎ、足の指先にかけて、電気が走るような鋭い痛みや、ジンジンとしたしびれが現れるのが大きな特徴です。
坐骨神経の役割と構造
坐骨神経は、人間の体の中で最も太く長い末梢神経です。腰椎(腰の骨)から出て骨盤を通り、お尻の筋肉(梨状筋)を抜けて足先まで伸びています。一番太い部分ではボールペンほどの太さがあり、下半身の皮膚の感覚を脳に伝えたり、足を動かすための運動指令を筋肉に伝えたりする重要な役割を担っています。
坐骨神経痛と腰痛の違いを理解する
一般的な「腰痛」は、腰周辺の筋肉の疲労や関節の炎症が原因で、腰そのものが痛む状態を指します。一方、「坐骨神経痛」は神経の通り道に沿って痛みが広がる(放散する)ため、腰だけでなく、お尻や脚にまで症状が及ぶ点が最大の違いです。「腰はそれほど痛くないのに、足がしびれて痛い」というケースも珍しくありません。
坐骨神経痛の原因となる主な要因
坐骨神経痛を引き起こす要因は、年齢によって傾向が異なります。若い世代では背骨のクッションが飛び出す「腰椎椎間板ヘルニア」、中高年では加齢で神経の通り道が狭くなる「腰部脊柱管狭窄症」が代表的です。また、お尻の筋肉が硬くなって神経を締め付ける「梨状筋症候群」など、筋肉のトラブルが要因になることもあります。
日常生活で気づく初期症状
初期症状として多いのは、長時間座っていた後にお尻や太ももの裏がピリピリと痺れる、立ち上がる瞬間にズキッとした痛みが走る、といった違和感です。進行すると、常に足が重だるく感じたり、足の裏に一枚膜が張ったような感覚の鈍さが現れたりします。これらを単なる疲れだと放置すると悪化するため、早めに気づくことが大切です。
坐骨神経痛が引き起こされる原因
腰椎椎間板ヘルニアとの関連
主に20〜40代に多く見られる原因です。背骨の骨と骨の間にある「椎間板」という軟骨組織が、前かがみの姿勢や重いものを持ち上げる動作の繰り返しによって飛び出し、真後ろを通る坐骨神経の根本を圧迫することで、激しい痛みやしびれを引き起こします。
変形性腰椎症がもたらす影響
加齢に伴い、長年の負荷で腰椎の骨自体が変形したり、骨棘(こつきょく)と呼ばれる骨のトゲができたりする状態です。これが進行すると、神経の束が通るトンネル(脊柱管)が狭くなる「腰部脊柱管狭窄症」へと移行し、坐骨神経を強く圧迫する原因となります。高齢者に多く、腰を後ろに反らすと痛みが強くなるのが特徴です。
坐骨神経への圧迫や刺激の要因
骨や軟骨の異常だけでなく、筋肉の硬直も大きな要因です。特に骨盤の奥にある「梨状筋」という筋肉の下を坐骨神経が通っているため、スポーツでの酷使や長時間のデスクワークで梨状筋が緊張・肥厚すると、神経が締め付けられてしまいます(梨状筋症候群)。
高齢化や運動習慣との関係性
加齢によって体幹(腹筋や背筋)の筋力が低下すると、重い上半身を背骨だけで支えることになり、腰椎への負担が急激に増加します。運動不足の生活を続けていると、筋肉が衰えて背骨が不安定になり、神経を圧迫しやすい環境を自ら作り出してしまうことになります。
ストレスや姿勢の悪さも原因に?
心身のストレスは自律神経の乱れを招き、血管を収縮させて全身の筋肉をこわばらせます。これにより血流が悪化し、神経の痛みをより強く感じやすくなります。また、猫背や反り腰などの不良姿勢は、骨盤を歪ませて特定の筋肉に過剰な負担をかけるため、坐骨神経痛を長引かせる隠れた原因となります。
坐骨神経痛と腰痛の見分け方と診断方法
痛みやしびれの部位に注目する
一般的な腰痛か坐骨神経痛かを見分ける最初のポイントは「痛む場所」です。坐骨神経痛の場合、痛みやしびれは「片側の足」に現れることがほとんどです。お尻のえくぼのあたりから、太ももの裏、ふくらはぎの外側、すね、足の甲などに沿って、線を描くように痛みが広がる場合は、単なる腰痛ではなく坐骨神経痛の可能性が高いと言えます。
歩行や体の動きから判別する方法
特徴的な症状として「間欠性跛行(かんけつせいはこう)」があります。これは、しばらく歩くと足の痛みやしびれで歩けなくなり、少し前かがみになって休むと再び歩けるようになる症状で、脊柱管狭窄症が原因の坐骨神経痛によく見られます。また、前屈して痛みが強まる場合はヘルニア、腰を反らして痛む場合は狭窄症といった動作による違いも判別の目安になります。
医療機関での診察プロセス
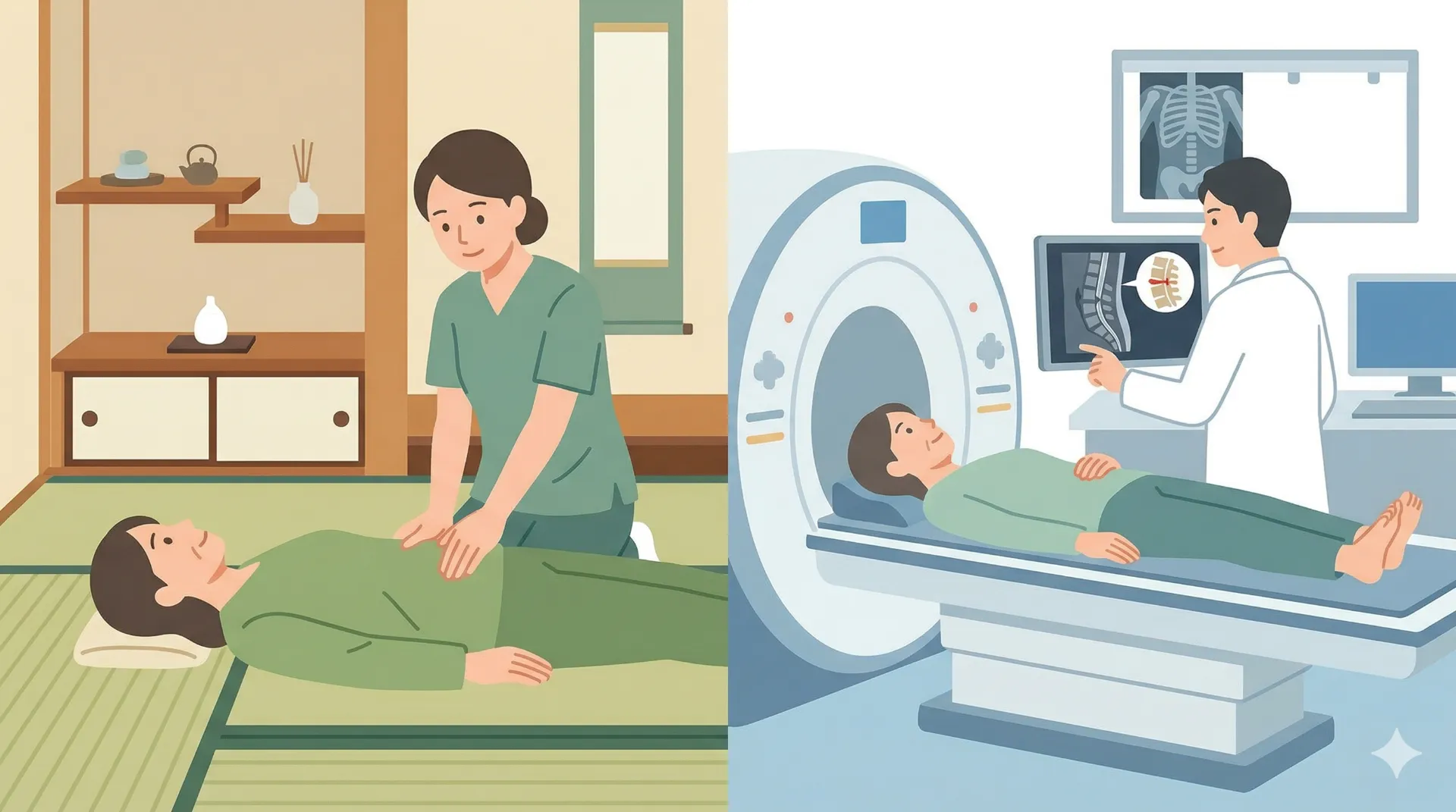
整形外科では、まず詳細な問診が行われます。その後、ベッドに仰向けになり、医師が患者の足をまっすぐ伸ばしたまま持ち上げる「下肢伸展挙上試験(SLRテスト)」などの神経学的検査を行います。これにより、神経がどの程度引っ張られて痛みを出しているかを物理的に確認します。
画像診断技術(MRI・CT)の活用
問診と理学検査の後は、レントゲン撮影で骨の変形や配列のズレを確認します。さらに、神経の圧迫具合や椎間板ヘルニアの状態など、骨以外の軟部組織を正確に把握する必要がある場合は、MRI検査が必須となります。MRIによる精密な画像診断が、正しい治療方針を決定する上で極めて重要です。
専門医に相談するタイミング
「少し休めば治る」と自己判断してはいけません。1週間以上痛みが続く場合や、足の感覚が鈍い(触られても分からない)、足首に力が入らずスリッパが脱げる、といった症状があれば直ちに受診してください。さらに、尿や便が出にくい・漏れてしまう(排尿排便障害)場合は、神経が深刻なダメージを受けている緊急事態ですので、一刻も早く専門医の診察を受ける必要があります。
坐骨神経痛の治療と予防法
薬物療法とその役割
医療機関での治療の第一歩は、薬による「保存療法」です。非ステロイド性消炎鎮痛薬(NSAIDs)で炎症を抑えたり、神経障害性疼痛の治療薬で過敏になった神経を落ち着かせたりします。痛みが強烈な場合は、神経の周辺に直接局所麻酔薬を注射する「神経ブロック注射」を行い、痛みの伝達を遮断して患部の血流を改善させます。
リハビリやストレッチでの改善
痛みが落ち着いてきたら、根本的な改善を目指してリハビリテーション(運動療法)を開始します。理学療法士の指導のもと、お尻や太ももの裏(ハムストリングス)の硬い筋肉をストレッチでほぐし、神経への圧迫を和らげます。また、腹筋や背筋などの体幹インナーマッスルを鍛えることで、背骨を支える自前のコルセットを作り上げます。
手術が必要となるケースとは
薬やブロック注射、リハビリなどの保存療法を数ヶ月続けても痛みが改善せず、日常生活に大きな支障が出ている場合は手術が検討されます。特に、足の激しい麻痺や筋力低下、前述の排尿排便障害が現れた場合は、神経の回復を急ぐために早期の手術(ヘルニアの摘出や、狭くなった脊柱管を広げる手術など)が必要です。
日常生活での注意点と改善策
治療の効果を持続させるには、日々の動作の改善が不可欠です。長時間座る時は、足を組まずに骨盤を立てて深く腰掛けましょう。また、床の物を拾う時や重い荷物を持つ時は、膝を伸ばしたまま腰だけを曲げるのは厳禁です。必ず「膝を曲げて腰を落とし、荷物を体に密着させてから足の力で立ち上がる」動作を徹底してください。
予防のための習慣や生活スタイル
坐骨神経痛を予防・再発防止するためには、ウォーキングや水泳などの軽い有酸素運動を習慣化し、全身の血行を良く保つことが大切です。また、冷えは筋肉を硬直させるため、シャワーで済ませず湯船に浸かって体を温めましょう。心身のストレスを溜め込まず、良質な睡眠をとることも、神経の修復力を高める上で非常に有効な生活スタイルです。
参考文献・出典一覧
【学会・公的機関・専門組織】
日本整形外科学会(JOA)「坐骨神経痛」
https://www.joa.or.jp/public/sick/condition/sciatica.html
日本整形外科学会(JOA)「腰痛」
https://www.joa.or.jp/public/sick/condition/lumbago.html
日本脊椎脊髄病学会(JSSR)
https://www.jssr.gr.jp/
日本腰痛学会
https://www.jslsd.jp/
【主要論文・ガイドライン】
日本整形外科学会 / 日本脊椎脊髄病学会 監修. 腰椎椎間板ヘルニア診療ガイドライン(改訂第3版). 南江堂, 2021.
(坐骨神経痛の主な原因疾患に対する保存療法・手術療法の標準的ガイドライン)
日本整形外科学会 / 日本腰痛学会 監修. 腰痛診療ガイドライン 2019(改訂第2版). 南江堂, 2019.
(腰痛と神経痛の鑑別、および慢性腰痛の診断と保存療法に関する国内の標準的なガイドライン)
本記事は2026年3月時点の最新医学的エビデンスおよび日本整形外科学会(JOA)、日本脊椎脊髄病学会等の公式見解に基づき作成されています。E-E-A-T(経験・専門性・権威性・信頼性)基準に準拠した内容となっています。腰痛や坐骨神経痛の原因疾患は多岐にわたり、中には重篤な疾患が隠れている場合もあります。痛みが激しい場合やしびれを伴う場合は自己判断や民間療法への依存を避け、まずは必ず整形外科専門医にて画像診断を含む正確な診断をお受けください。